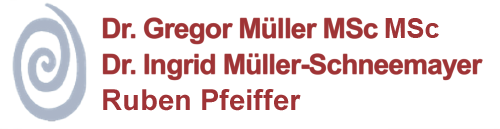Zahnmedizin
Behandlung unter Sedierung
Gehören Sie auch zu den Patienten, die von ihrer Zahnbehandlung am liebsten nichts mitbekommen möchten?
Dann sind Sie bei uns genau richtig. Wir bieten Ihnen die Option, alle Ihre Zahnbehandlungen unter Sedierung durchzuführen.
Die Behandlung unter Sedierung erfolgt bei uns in der Praxis durch den Anästhesisten Dr. Walter Ottl.
Bleaching - Durchführung und Nachsorge
In unserer Praxis wird ausschließlich das home bleaching durchgeführt.
Dies geschieht mittels einer für den Kunden individuell hergestellten Schiene. Diese wird mit Bleichgel befüllt und über Nacht auf die Zähne gesetzt. Diese Methode ist dem in office bleaching überlegen.
Digitale Abdrücke
Unsere Zahnarztpraxis bietet Ihnen die modernste Technologie für die Erstellung von Zahnabdrücken: den digitalen Scanner.
Mit diesem innovativen Verfahren erfassen wir präzise und komfortabel die Form und Struktur Ihrer Zähne, ganz ohne die Unannehmlichkeiten traditioneller Abdruckmethoden.
Die digitalen Abdrücke ermöglichen eine schnellere und genauere Weiterverarbeitung, sodass Sie von optimal passenden Zahnersatzlösungen profitieren können.
Erleben Sie den Unterschied der digitalen Zahnmedizin in unserer Praxis.
Endodontie - Wurzelbehandlung
Was ist eine Wurzelkanalbehandlung?
Die endodontische Behandlung, „Endo“ – „das Innere“ und „Odont“ – „Zahn“, ist die Behandlung des Zahninneren. Im Zahninneren befindet sich ein weiches Gewebe, die Pulpa, die aus Nerven, Bindegewebe, Blut- und Lymphgefäßen besteht.
Die Pulpa dringt an den Wurzelenden in den Zahn ein und endet in der Zahnkrone. Die Aufgaben der Pulpa sind vor allem das Zahnwachstum und die Zahnentwicklung. Ein voll ausgebildeter Zahn kann jedoch auch ohne Pulpa im Mund verbleiben.
Warum brauche ich eine Wurzelkanalbehandlung?
Die Pulpa eines Zahnes kann sich entzünden und sogar absterben. Die Reize, die eine Entzündung hervorrufen können, sind: Karies, thermische und chemische Reize, ein Riss im Zahn oder eine Unfallverletzung des Zahnes (Trauma).
Da die Abwehrleistung der Pulpa eingeschränkt ist, schafft es der Körper manchmal nicht die Reize ausreichend abzuwehren und die Erkrankung auszuheilen.
Ist das der Fall, braucht der Zahn eine Wurzelkanalbehandlung. Würde die Entzündung der Pulpa nicht behandelt werden, kann das zu eitrigen Entzündungen, zu einer Schädigung des Knochens, zu einer Schwächung des Immunsystems oder zu Erkrankungen an einer anderen Stelle des Körpers führen.
Wie kann der Zahnarzt mir helfen, damit ich den Zahn behalte?
Früher gab es häufig keine Rettung für solche entzündeten Zähne.
Da das Wurzelkanalsystem sehr grazil ist und viele Krümmungen aufweisen kann, gab es keine geeignete Behandlung und der Zahn musste entfernt werden.
Heute ermöglichen feinste Instrumente, das Mikroskop, eine exakte Längenbestimmungen der Wurzelkanäle mittels Widerstandsmessung und eine dichte Wurzelfüllung diese Behandlung.
Schmerzt mein Zahn während und nach der Wurzelkanalbehandlung?
Hat der Zahn aufgrund der Entzündung Schmerzen verursacht, so wird durch die Wurzelkanalbehandlung eine deutliche Erleichterung der Schmerzen schon in der ersten Sitzung erreicht. Durch die heutigen Anästhetika werden Sie während der Behandlung gar nichts oder kaum etwas spüren. Nach der Behandlung kann Ihr Zahn in den ersten Tagen empfindlich reagieren. Auch nach Beendigung der Behandlung kann sich der Zahn noch ein wenig anders anfühlen als die anderen Zähne. Dieses Gefühl verschwindet jedoch im Allgemeinen nach ein paar Tagen.
Wie sieht die Abfolge der Wurzelkanalbehandlung aus?
Die Wurzelkanalbehandlung wird in der Regel in ein oder zwei Behandlungssitzungen durchgeführt. Zunächst entfernt der Zahnarzt das entzündete oder abgestorbene Pulpagewebe, indem er die Hohlräume im Zahninneren bis zur Wurzelspitze säubert und ausformt. Danach werden die Hohlräume gefüllt und bakteriendicht versiegelt. Abschließend wird die Zahnkrone dicht verschlossen.
Die Wurzelkanalbehandlung Schritt für Schritt:
1.) Öffnen des Zahnes
Nach der Untersuchung des Zahnes wird der Zahn betäubt. Um den Zahn während der Behandlung frei von Speichel und Bakterien zu halten wird über den Zahn ein kleines elastisches Tuch angebracht. Danach eröffnet der Zahnarzt den Zahn und schafft sich einen Zugang zu den feinen Wurzelkanalstrukturen.
Um alle existierenden Kanäle eines Zahnes zu finden, und somit einen Erfolg zu erzielen, wird mit dem Mikroskop gearbeitet.
2.) Bestimmen der Wurzelkanallängen
Besondere Bedeutung für den Erfolg der Wurzelkanalbehandlung ist die
exakte Bestimmung der Wurzelkanallängen. Diese Bestimmung erfolgt durch Widerstandsmessung mit einer Genauigkeit, die mit Röntgenaufnahmen alleine nicht erreicht werden kann.
3.) Reinigen und Desinfizieren der Wurzelkanäle
Um die Wurzelkanäle zu reinigen und auszuformen werden feinste Instrumente verwendet. Sehr flexible, rotierende Instrumente aus einer Nickel-Titan-Legierung ermöglichen auch die Behandlung von komplizierten und stark gekrümmten Wurzelkanälen. Diese moderne Aufbereitungstechnik erlaubt Behandlungsergebnisse von einer Qualität, wie sie vor wenigen Jahren noch nicht denkbar waren. Während und nach der Reinigung werden die Wurzelkanäle mit antibakteriellen Spüllösungen gründlich desinfiziert.
4.) Füllen der Wurzelkanälen
Abschließend werden die gereinigten und ausgeformten Wurzelkanäle mit einem plastischen Material zusammen mit einem haftenden Versiegelungsmaterial gefüllt. Warm in die Wurzelkanäle eingebracht passt sich das Material der Kanalform an und füllt Hohlräume und Seitenkanäle dicht aus.
5.) Verschießen der Zahnkrone
Sind die Wurzelkanäle gefüllt wird der Zugang durch die Zahnkrone mit einem Füllungsmaterial dicht verschlossen, um eine erneute Infektion auszuschließen.
Braucht ein wurzelkanalgefüllter Zahn eine zusätzliche Behandlung?
Die Erfolgsaussicht eines wurzelkanalgefüllten Zahnes ist nicht nur abhängig von der gut durchgeführten Wurzelkanalbehandlung, sondern auch von dem dichten Verschluss der Zahnkrone. Der dichte Verschluss, meist durch eine Teilkrone bzw. Krone, verhindert eine erneute bakterielle Infektion der Wurzelfüllung.
Des Weiteren sind wurzelkanalbehandelte Zähne frakturanfälliger.
Gerade wurzelkanalbehandelte Zähne, die starken Belastungen ausgesetzt sind oder einen großen Substanzverlust aufweisen, sollten mit einer Krone oder Teilkrone stabilisiert werden. Danach ist der Zahn wieder so belastbar wie ein natürlicher, lebendiger Zahn.
Wie hoch ist die Lebenserwartung wurzelkanalbehandelter Zähne?
Die Erfolgsaussichten werden in renommierten Studien bei unkomplizierten Erstbehandlungen mit 95 % angegeben. Bei der Wiederholung (Revision) einer Wurzelkanalbehandlung oder komplexeren Fällen liegen die Erfolgsaussichten bei 80 %. Diese hohen Erfolgszahlen können jedoch nur mit den neusten Behandlungsmethoden und Behandlungstechniken erreicht werden.
Welche Alternativen zur Wurzelkanalbehandlung gibt es?
Die Wurzelkanalbehandlung ist die letzte Möglichkeit den Zahn zu erhalten.
Sie ist die einzige Alternative gegenüber der Entfernung des Zahnes.
Um dann die Kaufunktion wieder herzustellen und eine allmähliche Fehlstellung der Nachbarzähne zu verhindern, muss der entfernte Zahn durch ein Implantat oder eine Brücke ersetzt werden. Egal wie leistungsstark moderner Zahnersatz sein kann, nichts ersetzt einen natürlichen Zahn.
Sind Röntgenaufnahmen notwendig?
Bei der Wurzelkanalbehandlung sind vor, während und nach der Behandlung Röntgenbilder notwendig, um einen sicheren und kontrollierten Behandlungsverlauf zu gewährleisten.
Wie viel wird die Behandlung kosten?
Die Kosten für die Wurzelkanalbehandlung sind abhängig von der Anatomie des Zahnes, der Anzahl der Wurzelkanäle und davon, ob bereits zuvor eine endodontische Behandlung durchgeführt wurde.
Jedoch sind die Kosten für die Wurzelkanalbehandlung und den Zahnaufbau geringer als bei alternativen Therapien, wo die Lücke, die durch den Verlust des Zahnes entsteht, aufwändig rekonstruiert werden muss.
Funktionsanalyse
- Restaurativen Maßnahmen Zahnaufbauten, Kronen, Brücken, Prothesen
- Erkrankungen der Kiefergelenke Gelenkgeräusche (Reiben oder Knacken) Schmerzen Einschränkung der Bewegungsmöglichkeiten
- Erkrankungen der Kaumuskulatur Verspannungen, Schmerzen
- Parodontalerkrankungen mit Fehlbelastungen
Die komplizierten Zusammenhänge des gesamten Mund- und Gesichtsbereiches einschließlich der damit verbundenen Muskelgruppen erfordern ein hohes Maß an Fachwissen. Diese Spezialkenntnisse bieten wir Ihnen an, um für Sie ein Optimum bei Ihrer Behandlung zu erreichen.
Funktionsstatus und Rechtssicherheit
Wichtig ist es auf die Rechtssituation hinzuweisen, das heißt auf die Verpflichtung des Zahnarztes, in bestimmten Fällen einer prothetischen Behandlung funktionsanalytische Maßnahmen vorzuschalten. Dies im Gegensatz zum GKV-Leistungskatalog, der gerade bei der Funktionsanalyse den zahnmedizinischen State of the Art völlig außen vor lässt. Das bedeutet im Klartext, dass ein nicht unerheblicher Anteil der Patienten aus monetären Gründen die Untersuchung verweigern wird. Deshalb ist folgende Pressemitteilung der DGZMK vom 11. November 2004 von allerhöchstem Interesse: »… So hat die DGZMK im dritten Quartal 2003 die Indikationen für die Erhebung einer Funktionsanalyse neu definiert. Sie muss demnach bereits bei >Verdacht auf das Vorliegen funktionell bedingter Zahn-, Kiefergelenk- und Muskelerkrankungen< vor einer Behandlung durchgeführt werden. Es gibt Gerichtsurteile, in welchen eindeutig dargelegt wurde, dass ein fehlender Funktionsstatus vor prothetischer Behandlung entgegen den Regeln der zahnärztlichen Heilkunst ein grober Behandlungsfehler ist (AZ: OLG Schleswig-Holstein 4U 145/91 vom 13.10.1993). Ein weiteres Urteil geht von der Verpflichtung des Zahnarztes aus, auf die Notwendigkeit einer Funktionsanalyse hinzuweisen, selbst wenn die Krankenkasse die Kosten hierfür nicht übernimmt. Sofern sich der Patient für eine reine Kassenleistung entscheidet, muss der Behandler die Versorgung ablehnen (LG Braunschweig AZ: 2S 916/00 vom 02.05.2001).Implantate
Kinder
Kinder sind bei uns herzlich willkommen.
Als Eltern dreier Kinder sind uns Wünsche und Sorgen der Eltern und ihrer Kinder vertraut.
Unsere kleinen Patienten haben ihr eigenes, speziell auf Kinder abgestimmtes Behandlungszimmer. Hier führen wir Ihr Kind spielerisch und mit hohem Einfühlungsvermögen an den Zahnarztbesuch heran. Mit Hilfe von Geschichten und Liedern, Methoden aus der Kinderhypnose und Verhaltensführung schaffen wir eine angstlösende Atmosphäre. Diese hilft uns, Ihr Kind von der Behandlung abzulenken und ein positives Gefühl zu erzeugen. Unser Behandlungszimmer speziell für Kinder und ein Kinderwartebereich mit Spielsachen helfen uns, eine entspannte Atmosphäre zu erzeugen.
Großen Wert legen wir auf die Kinderzahnprophylaxe, denn unser Ziel sind Kinder mit gesunden Zähnen, die sich auf den Zahnarztbesuch freuen.
Parodontologie
Parodontitis
Ursachen
Ausgelöst und verursacht wird die Parodontitis durch Bakterien, die sich zwischen Zahn und Zahnfleisch als Belag (Plaque) ansammeln. Nach einigen Tagen bildet sich ein harter Belag (Zahnstein) an den Zähnen — oberhalb und unterhalb des Zahnfleischrandes (Konkremente). Mit der Zeit kommt es zu Rötung, Schwellung und Blutungsneigung des Zahnfleisches. Werden diese Anzeichen nicht behandelt, kann die Entzündung die Fasern, welche die Zähne mit dem Kieferknochen verbinden, zerstören und im weiteren Verlauf zum Knochenabbau führen.
Folgen
Eine unbehandelte Parodontitis ist die häufigste Ursache für Zahnverlust im Erwachsenenalter. Der gesamte Zahnhalteapparat wird durch die am Zahn anhaftenden Bakterien und Bakterienabbauprodukte (Toxine) angegriffen und geschädigt. Fasern und Kieferknochen werden durch die Entzündungsreaktion des Körpers zerstört. Die Zähne beginnen sich zu lockern, ein möglicher Zahnverlust ist die Folge.
Was viele Menschen nicht wissen: Parodontitis ist keine auf den Mundraum beschränkte Krankheit, sondern beeinflusst den gesamten Organismus. Die zuerst im Mund befindlichen Bakterien gelangen über das entzündete Zahnfleisch in die Blutbahn und somit in den ganzen Körper. Parodontitis steigert z.B. daher das Risiko für Diabetes, Frühgeburt, koronare Herz- oder Atemwegserkrankungen.
Erkennen
Parodontitis ist eine besonders „heimtückische“ Erkrankung, denn in der Regel verläuft sie für die Betroffenen beschwerdefrei.
Risikofaktoren für die Entstehung einer Parodontitis:
Die Entstehung und der Verlauf einer Parodontitis sind vorwiegend abhängig von der häuslichen Mundhygiene. Plaque und Zahnstein sind die hauptsächlichen Faktoren, welche zur Entstehung einer Parodontitis führen. Es gibt allerdings noch weitere, sogenannte Risikofaktoren, welche die Entstehung und den Verlauf einer Parodontitis fördern.
Rauchen ist hierbei der größte Risikofaktor – so ist die Gefahr an einer Parodontitis zu erkranken für Raucher 6mal höher als für Nichtraucher.
Weitere Risikofaktoren sind Diabetes, Stress, hormonelle Veränderungen oder genetische Faktoren wie z.B. IL-1 Polymorphismus.
Darüber hinaus fördern schwer zu reinigende Nischen in der Mundhöhle die Plaqueanlagerung, hierzu zählen beispielsweise überstehende Füllungs- sowie Kronenränder als auch Karies. Daher sollten diese Reizfaktoren parallel zur Parodontitis-Therapie beseitigt werden, um gut pflegbare Verhältnisse zu schaffen.
Was viele nicht wissen: Ein erkrankter Patient kann die schädlichen Bakterien auf den Lebenspartner übertragen. Daher sollte sich bei der Feststellung einer Parodontitis auch der Partner untersuchen lassen – allein schon, um die Therapie nicht durch eine „Rück-Ansteckung“ zu gefährden. Eine Ansteckung ist dabei auch von Mutter / Vater zu Kind möglich.
Therapie
Die Therapie der Parodontitis setzt sich aus mehreren Phasen zusammen.
Vorbehandlung
Im Rahmen der Vorbehandlung werden in der Regel mindestens zwei professionelle Zahnreinigungen (PZR) durchgeführt, in deren Verlauf sämtliche harten und weichen Zahnbeläge oberhalb des Zahnfleisches entfernt werden. Es werden verschiedene Mundhygiene-Indizes erhoben, sowie Hygiene-Schwachstellen aufgezeigt. Dementsprechend erfolgt eine Mundhygiene-Instruktion, um die häusliche Zahnpflege zu optimieren. Denn der wichtigste Faktor für den Erfolg der Parodontitis-Therapie stellt die optimale häusliche Mundhygiene dar.
Parodontalstatus
Im nächsten Schritt wird der sogenannte Parodontalstatus erhoben. Hierbei werden, neben anderen Befunden, die Sondierungstiefen sämtlicher Zähne gemessen. So kann festgestellt werden, welche Zähne erkrankt sind. Falls noch nicht geschehen, wird eine röntgenologische Übersichtsaufnahme (OPAN) angefertigt, um langfristig das Fortschreiten des Knochenabbaus beurteilen zu können. Ggf. erfolgt noch ergänzende Röntgendiagnostik.
Parodontitis-Therapie
Die eigentliche Parodontitis-Behandlung wird in zwei aufeinanderfolgenden Sitzungen innerhalb von 48 Stunden durchgeführt. Hierbei werden unter lokaler Betäubung sämtliche Zahnbeläge unterhalb des Zahnfleisches, d.h. auf der Wurzeloberfläche und in den Zahnfleischtaschen entfernt. In der Regel ist dies ohne chirurgischen Eingriff mithilfe spezieller Hand- und Ultraschallinstrumente möglich. In seltenen, besonders aggressiven Fällen, erfolgt die Parodontal- Therapie in Kombination mit einer Antibiotika-Gabe. Welches Antibiotikum angewendet werden muss, wird im Vorfeld mithilfe eines mikrobiologischen DNA-Tests ermittelt. In sehr weit fortgeschrittenen Fällen erfolgt nach entsprechender Parodontal-Therapie eine chirurgische Taschenreduktion, ggf. mit aufbauenden Maßnahmen.
Nachkontrolle
Nach 8-10 Wochen wird der Behandlungserfolg überprüft, indem eine erneute Taschentiefenmessung und Blutungskontrolle (BOP) durchgeführt wird. Es wird ein individuelles Risikoprofil (Spider Web) erstellt, woraus sich das persönliche parodontale Risiko ergibt. Dementsprechend wird der zeitliche Abstand zwischen den regelmäßig erforderlichen professionellen Zahnreinigungen festgelegt.
Darüber hinaus werden ggf. notwendige weiterführende chirurgische Therapiemaßnahmen besprochen.
Erhaltungsphase / Recall
Die Erhaltungsphase ist der wichtigste Baustein einer erfolgreichen Parodontal-Therapie. Neben der optimalen häuslichen Mundhygiene, sollte der Behandlungserfolg durch regelmäßige professionelle Zahnreinigungen erhalten werden. Die enorme Bedeutung dieser Erhaltungsphase ist in vielen klinischen Studien über Zeiträume von mehr als 15 Jahren nachgewiesen. Die Abstände zwischen den Zahnreinigungen gestalten sich individuell entsprechend Ihrem Risikoprofil und liegen zumeist zwischen 3-6 Monaten. Durch unser Recall- System werden Sie rechtzeitig an den nächsten Termin erinnert.
Des weiteren sollte mindestens 1 x jährlich ein kompletter parodontaler Status erhoben werden, um Problemzonen zu erkennen und diese frühzeitig einer Therapie zuzuführen.
Zusammenfassung
Die frühzeitige Diagnostik einer parodontalen Erkrankung ist für die Gesundheit und den Zahnerhalt von größter Bedeutung. Durch adäquate Behandlungsmaßnahmen kann das Fortschreiten der Parodontitis und die damit verbundenen Folgeschäden vermieden werden. Die Behandlung ist abhängig vom eingetretenen Gewebeverlust.
Eine Parodontitis ist eine Erkrankung, die Sie lebenslang bekämpfen müssen (Mundhygiene, Nichtrauchen und regelmäßige Kontrollen). Die moderne Parodontal-Therapie und –Chirurgie bietet heute die Möglichkeit auch vorgeschädigte Zähne langfristig zu erhalten.
Prophylaxe
Gesunde Zähne Gesundheit und Wohlbefinden beginnt im Mund. Durch die professionelle Zahnreinigung (PZR) stärken sie Ihre Zähne und Ihr Zahnfleisch. Zahlreiche universitäre Studien zeigen: regelmäßig durchgeführte professionelle Zahnpflege reduziert das Risiko, an Karies oder Parodontitis zu erkranken. Pflegetipps
- Putzen Sie Ihre Zähne 2 x täglich 3 Minuten.
- Ihre Zahnbürste sollte mittelharte, abgerundete Kunststoffborsten haben, die in kleinen Büscheln angeordnet sind. Die beste Zahnbürste ist eine elektrische Ultraschallbürste.
- Nach 2 bis 3 Monaten wechseln Sie bitte die Zahnbürste.
- Für den täglichen Gebrauch verwenden Sie eine fluoridhaltige Zahnpasta.
- Zur Zahnzwischenraumreinigung verwenden Sie am besten abends Zahnseide oder Zahnzwischenraumbürsten.
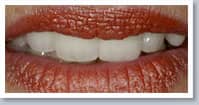
Schönes Lächeln
Verfärbte und dunkle Zähne hellen wir mit modernen Bleachingmethoden auf. Dünne Keramikschalen (Veneers), die auf die Zähne geklebt werden, verbessern Form und Stellung unregelmäßiger Zähne.
Die Verwendung von Keramik und Composites auch im hinteren Zahnbereich lässt Ihre Zähne natürlich aussehen.
Veneers
Patienten wollen heute nicht nur gesunde, sondern auch schöne Zähne. In diesem Zusammenhang haben sich im Schneidezahnbereich Veneers gegenüber der früher üblichen Zahnüberkronung durchgesetzt. Unsere Keramik-Veneers schenken Ihnen das Lächeln, das Sie sich schon immer gewünscht haben. Ein Veneer ist eine 0,4 mm dünne Keramikschale, die auf die eigenen Zähne aufgeklebt wird. Der Verlust von Zahnhartsubstanz ist hier auf ein Minimum reduziert. Ein Veneer weist eine ausgezeichnete Gewebeverträglichkeit auf, dessen hochglasierte Oberfläche Anlagerungen von Belägen vorbeugt. Früher wurden Zähne, die durch Verfärbungen, Lücken, große sichtbare Füllungen oder abgebrochene Ecken ästhetisch beeinträchtigt waren, mit Kronen versehen. Ein Veneer ist extrem naturgetreu, von den eigenen Zähnen fast nicht unterscheidbar. Hiermit stellen wir den positiven Eindruck von gesunden, weißen Zähnen wieder her. Die individuellen Zahnfarben und die präzisen Verarbeitungsmöglichkeiten machen ein Keramik-Veneer im Mund praktisch unsichtbar. Danach wird das Veneer nur noch mit einem speziellen Material dauerhaft und sicher befestigt. Keramik-Veneers sind eine bewährte, ästhetische und körperverträgliche Lösung. Sie werden in Form und Farbe dem natürlichen Zahn nachgebildet. Veneers geben unansehnlichen Frontzähnen die ursprüngliche, natürliche Zahnfarbe und -form wieder. Der große Vorteil der Veneers ist, dass nur sehr wenig vom Zahn beschliffen werden muss. Es wird ein ästhetisch einwandfreies Ergebnis erzielt und diese Versorgung ist, wie alle Keramikversorgungen, sehr dauerhaft. Fazit: Durch neue zahnmedizinische Verfahren und Materialien wird es uns heute ermöglicht, Ihnen ästhetische Rekonstruktionen höchster Qualität und Natürlichkeit zu bieten. Mit Veneers geben wir Ihnen Ihr strahlendes Lächeln und damit auch Ihre Selbstsicherheit zurück!
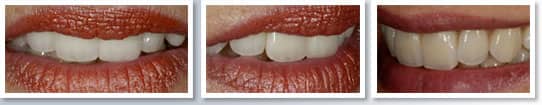
Zahnersatz
Die moderne Zahnheilkunde bietet beim Zahnersatz natürlichen, ästhetischen Wiederaufbau erkrankter Zähne bei größtmöglicher Schonung der gesunden Zahnhartsubstanz. Wir setzen auf bewährte Materialien. Perfekte Passung und Präzision sind selbstverständlich. Auch an unsere Partner stellen wir hohe Ansprüche: Ihr Zahnersatz wird ausschließlich in bayerischen Zahntechnikermeisterlabors hergestellt.
Composites
Composites sind moderne Füllungskunststoffe, die mit Keramikpartikeln verstärkt sind. Defekte an Schneide- und Backenzähnen restaurieren wir damit zahnschonend und zahnfarben.
Inlays und Teilkronen
Abhängig von der Größe des Zahndefektes fällt die Wahl auf eine der beiden Restaurationsformen. Neben dem altbewährten Material Gold bietet die Keramikteilkrone / das Keramikinlay ein Höchstmaß an Stabilität und Ästhetik.
Kronen
Große Defekte der Zahnhartsubstanz bzw. alte, insuffiziente Kronen können eine Überkronung notwendig machen. Altbewährte Metallkeramikkronen wurden durch die metallfreie Zirkonoxidkeramikkrone abgelöst. Der dunkle Kronenrand am Zahnhals, verursacht durch das Metall in der Metallkeramikkrone, gehört damit der Vergangenheit an.